O que é a Harmonização Orofacial?
A harmonização orofacial é um campo da odontologia que ganhou destaque nas últimas
décadas, marcando a evolução da estética facial dentro da prática odontológica.
Tradicionalmente, a odontologia se concentrou na saúde bucal, tratando dentes e gengivas. No
entanto, com o avanço das técnicas e materiais, a especialidade se expandiu para incluir a
estética facial, indo além da boca e abrangendo a simetria, proporção e beleza facial como um
todo.
Diferentemente da harmonização facial realizada por outros profissionais da saúde, como
dermatologistas e cirurgiões plásticos, que focam na pele, tecidos moles e contornos faciais
sem intervenção direta na estrutura dental ou na oclusão, a harmonização orofacial realizada
por dentistas especializados integra a estética dentária com a facial. Isso permite uma
abordagem mais holística, considerando a oclusão, a função mastigatória e a proporção facial
em conjunto com técnicas de rejuvenescimento e embelezamento facial.
Evolução da Especialidade: Da Estética Dental à Harmonização Orofacial
Inicialmente, a odontologia estética se concentrava em procedimentos como clareamento
dental, restaurações estéticas e ortodontia. Essas intervenções buscavam melhorar a aparência
dos dentes, mas sem uma consideração ampla da estética facial. Com o tempo, percebeu-se
que a beleza do sorriso está intrinsecamente ligada à harmonia facial.
A introdução de técnicas avançadas, como a aplicação de toxina botulínica (Botox) e o uso de
preenchedores dérmicos na odontologia, marcou a transição para a harmonização orofacial.
Esses procedimentos possibilitaram aos dentistas tratar não apenas os dentes e a gengiva, mas
também as linhas de expressão, o volume e o contorno facial, proporcionando um sorriso mais
integrado à estética geral do rosto.
O advento de técnicas mais sofisticadas, como a aplicação de toxina botulínica e
preenchedores dérmicos, representou uma verdadeira revolução na odontologia,
especialmente no âmbito da harmonização orofacial. Essas inovações permitiram aos
dentistas especializados expandir seu escopo de atuação, possibilitando intervenções
que vão além da saúde bucal e entram no domínio da estética facial completa.
Toxina Botulínica na Odontologia
A toxina botulínica, comumente conhecida como Botox, é utilizada para relaxar os
músculos faciais, suavizando linhas de expressão que podem comprometer a harmonia
do sorriso. Sua aplicação não se restringe apenas à estética, mas também possui
aplicações terapêuticas significativas na odontologia:
● Bruxismo e Tensão Muscular: O Botox pode ser usado para tratar pacientes que
sofrem de bruxismo (ranger de dentes) ou tensão muscular excessiva na
mandíbula, aliviando a dor e prevenindo o desgaste dental.
● Sorriso Gengival: Em casos de sorriso gengival, onde uma quantidade excessiva
de gengiva é exposta ao sorrir, a toxina botulínica pode ser aplicada para relaxar
os músculos elevadores do lábio superior, proporcionando um sorriso mais
equilibrado e esteticamente agradável.
Os Preenchedores Faciais
Os preenchedores dérmicos, como o ácido hialurônico, são substâncias
injetáveis usadas para restaurar ou aumentar o volume em áreas faciais específicas,
suavizando sulcos e realçando contornos:
● Realce Labial: Uma das aplicações mais comuns dos preenchedores é no realce
e definição dos lábios, contribuindo para um sorriso mais pleno e atraente. Isso
é particularmente benéfico para pacientes com lábios finos ou assimétricos,
oferecendo resultados naturais que complementam a estética dental.
● Preenchimento de Sulcos e Linhas: Os preenchedores também são utilizados
para suavizar sulcos nasogenianos (linhas de marionete) e labiomentonianos
(linhas de sorriso), que podem dar um aspecto envelhecido ao rosto. Ao
restaurar o volume nessas áreas, os dentistas podem criar uma aparência mais
jovial e harmoniosa.
Exemplos de Casos Transformadores
Um exemplo notável da aplicação dessas técnicas é o tratamento de um paciente com assimetria
facial devido à hiperatividade muscular em um lado do rosto. A aplicação estratégica de toxina
botulínica pode equilibrar a expressão facial, enquanto os preenchedores dérmicos são usados para
corrigir irregularidades volumétricas, resultando em uma simetria facial aprimorada e um sorriso mais
harmonioso.
Outro exemplo é o tratamento de pacientes com perda de volume facial devido ao envelhecimento ou
a condições médicas. A combinação de preenchedores dérmicos para restaurar o volume perdido,
especialmente nas bochechas e ao redor dos lábios, com a utilização de Botox para suavizar linhas de
expressão, pode rejuvenescer significativamente a aparência do paciente, melhorando a integração
entre seu sorriso e suas características faciais.
Esses exemplos ilustram como a odontologia evoluiu para abraçar uma visão mais abrangente
da estética facial, permitindo aos dentistas especializados em harmonização orofacial oferecer
tratamentos que impactam positivamente a autoestima e a qualidade de vida dos pacientes,
promovendo uma harmonia entre o sorriso e a face que vai além do convencional.
Benefícios Além da Estética
A harmonização orofacial, ao integrar técnicas avançadas e um olhar amplo sobre a
estética e funcionalidade, oferece benefícios que vão muito além da aparência,
impactando significativamente as funções e o bem-estar psicológico dos pacientes.
Benefícios Funcionais
● Melhoria na Função Mastigatória: A correção de desalinhamentos dentários e a
otimização da oclusão através de procedimentos de harmonização orofacial
podem levar a uma mastigação mais eficiente e confortável. Isso não apenas
facilita a digestão, como também pode aliviar a tensão nos músculos
mastigatórios e nas articulações.
Exemplo: Pacientes com discrepâncias oclusais leves que receberam ajustes estéticos e
funcionais na dentição relataram uma melhora na capacidade de mastigar alimentos,
contribuindo para uma melhor experiência alimentar e digestiva.
● Alívio de Disfunções da ATM: Procedimentos como a aplicação de toxina
botulínica em músculos específicos podem reduzir a tensão na articulação
temporomandibular, aliviando sintomas de disfunções da ATM, como dor,
estalos e dificuldades ao abrir a boca.
Exemplo: Um indivíduo com dor crônica associada à disfunção da ATM obtém alívio
significativo após tratamento com Botox nos músculos mastigatórios, melhorando sua
qualidade de vida e reduzindo a necessidade de medicamentos analgésicos.
● Melhora na Respiração: Em alguns casos, a harmonização orofacial pode incluir
tratamentos que ajudam a abrir as vias aéreas superiores, melhorando a
respiração. Isso é particularmente relevante para pacientes com obstruções
nasais leves ou problemas relacionados à posição dos maxilares.
Exemplo: A expansão palatina e da base nasal e ajustes no posicionamento dos maxilares
com ortodontia podem facilitar a passagem do ar, beneficiando pacientes com respiração
bucal ou ronco leve.
Benefícios Psicológicos
● Aumento da Autoestima: A melhoria na aparência pode ter um impacto
profundo na autoimagem e na autoestima. Pacientes frequentemente relatam
sentir-se mais confiantes e satisfeitos com sua imagem após procedimentos de
harmonização orofacial, o que pode influenciar positivamente várias áreas de
suas vidas.
● Bem-Estar Social: A melhoria na estética facial e no sorriso pode facilitar
interações sociais, tornando os indivíduos mais abertos e menos inibidos em
situações de comunicação. Isso pode levar a uma vida social mais rica e
satisfatória.
Esses benefícios funcionais e psicológicos destacam o valor da harmonização orofacial
como uma abordagem que não apenas melhora a aparência, mas também promove
uma melhoria tangível na qualidade de vida dos pacientes.

RISCOS E LIMITAÇÕES
A Necessidade de Moderação
A moderação é um princípio fundamental na harmonização orofacial, visando
preservar a autenticidade da expressão e evitar complicações. Os riscos associados a
procedimentos excessivos são uma preocupação real, pois podem levar a resultados
pouco naturais e até mesmo a problemas funcionais.
Riscos de Procedimentos Excessivos
● Perda da Expressividade: Um dos riscos mais evidentes do uso excessivo de
toxina botulínica é a diminuição da capacidade de expressão facial. O rosto
pode parecer “congelado” ou inexpressivo, afetando a comunicação não verbal
e a autenticidade das expressões.
Exemplo: Um paciente que recebeu aplicações excessivas de Botox na testa e ao redor dos
olhos relatou dificuldade em expressar emoções, sentindo-se “preso” em sua própria pele, o
que impactou negativamente suas interações sociais.
● Resultados Artificiais com Preenchedores: O uso exagerado de preenchedores
dérmicos pode distorcer os contornos naturais do rosto, levando a um aspecto
inchado ou desproporcional. Isso pode ser particularmente problemático nos
lábios e nas maçãs do rosto, áreas onde a sobrecorreção é mais visível.
Exemplo: Uma paciente buscando um aumento labial significativo insistiu em múltiplas sessões
de preenchimento em um curto período. O resultado foi um volume labial desproporcional ao
restante de suas feições faciais, comprometendo a harmonia estética e dificultando funções
básicas como falar e comer.
● Complicações Médicas: Além das questões estéticas, há riscos médicos
associados a procedimentos exagerados, como a oclusão vascular causada por
preenchedores, que pode levar a necrose tecidual se não tratada imediatamente.
Exemplo: Em um caso extremo, um preenchimento mal administrado em regiões próximas aos
olhos levou à oclusão de um vaso sanguíneo, resultando em perda temporária da visão e
exigindo intervenção médica urgente para dissolver o preenchedor e restaurar o fluxo
sanguíneo.
A Importância da Moderação e do Profissionalismo
Esses exemplos sublinham a importância de uma abordagem moderada e profissional
na harmonização orofacial. Os profissionais devem:
● Realizar Avaliações Completas: Antes de qualquer procedimento, é crucial uma
avaliação detalhada das necessidades e expectativas do paciente, considerando
sua anatomia facial única e objetivos estéticos.
● Educar os Pacientes: Parte da responsabilidade do profissional é educar os
pacientes sobre o que é realisticamente alcançável, ajudando-os a formar
expectativas realistas e a entender os riscos de procedimentos excessivos.
● Priorizar a Segurança: A segurança do paciente deve ser a prioridade máxima,
escolhendo técnicas e produtos comprovados e aderindo a protocolos
rigorosos para minimizar riscos.
A harmonização orofacial, quando realizada com moderação e expertise, pode
produzir resultados esteticamente agradáveis e funcionais, mantendo a naturalidade e
a expressividade do rosto. Profissionais qualificados são fundamentais para garantir
que a beleza alcançada através desses procedimentos seja tanto segura quanto
harmoniosa com a individualidade de cada paciente.
A Escolha do Profissional
A seleção cuidadosa de um profissional qualificado em harmonização orofacial pode
minimizar o risco de complicações, garantir a satisfação do paciente e assegurar
resultados que são não apenas esteticamente agradáveis, mas também funcionalmente
benéficos. A habilidade do dentista em integrar conhecimento técnico com uma
compreensão da estética facial é crucial para criar um equilíbrio entre beleza, saúde e
funcionalidade, realçando assim a individualidade de cada sorriso dentro do contexto
da harmonia facial geral.
Portanto, investir tempo na pesquisa e seleção de um dentista com credenciais
apropriadas, experiência comprovada e uma filosofia de tratamento alinhada com as
necessidades e expectativas do paciente é fundamental para o sucesso da
harmonização orofacial.
Critérios para Seleção do Profissional
● Formação Específica e Contínua: O profissional deve possuir uma formação
específica em harmonização orofacial, idealmente complementada por cursos
de atualização e especialização contínua. Isso assegura que o dentista esteja a
par das últimas técnicas, produtos e protocolos de segurança.
● Experiência Prática: A experiência clínica do profissional em realizar
procedimentos de harmonização orofacial é fundamental. Profissionais com um
vasto portfólio de casos bem-sucedidos tendem a ter uma melhor compreensão das nuances envolvidas na obtenção de resultados naturais e harmônicos.
● Abordagem Personalizada: O dentista deve adotar uma abordagem
personalizada, considerando as características únicas e as expectativas de cada
paciente. Isso envolve uma comunicação clara e aberta, onde o paciente se
sente ouvido e suas preocupações são integralmente consideradas no plano de
tratamento.
● Ética Profissional e Transparência: É crucial que o profissional demonstre ética,
transparência e honestidade, especialmente em relação aos resultados
esperados, riscos e custos dos procedimentos.

CONCLUSÃO
A harmonização orofacial representa um marco na integração da estética dental com a
facial, oferecendo uma abordagem mais completa e holística para a beleza e funcionalidade do
sorriso. Com os benefícios estéticos, funcionais e psicológicos que proporciona, essa
especialidade tem transformado vidas, reforçando a importância da saúde bucal na
autoimagem e na qualidade de vida dos pacientes.
Ao considerar qualquer procedimento de harmonização orofacial, é essencial buscar
um profissional qualificado, que possa oferecer uma avaliação detalhada e um plano de
tratamento personalizado, respeitando a individualidade e os limites naturais de cada paciente.
A beleza autêntica reside na harmonia entre forma e função, e a harmonização orofacial,
quando realizada com expertise e cuidado, pode realçar essa beleza de maneira segura e
eficaz.



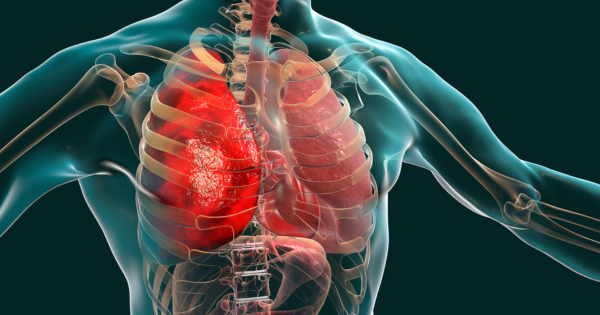
 A inflamação crônica da periodontite pode contribuir para o desenvolvimento de doenças cardíacas de várias maneiras. Aqui estão os pontos principais e as doenças cardíacas relacionadas:
A inflamação crônica da periodontite pode contribuir para o desenvolvimento de doenças cardíacas de várias maneiras. Aqui estão os pontos principais e as doenças cardíacas relacionadas: